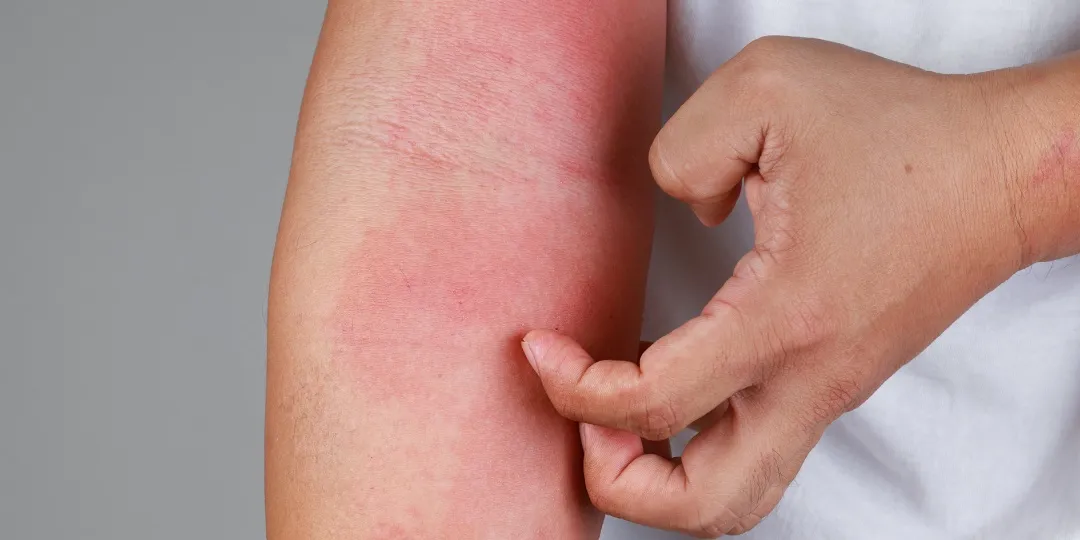
Dermatite atópica: o que é, causas, sintomas e tratamentos
A dermatite atópica afeta bebês, crianças, adultos e idosos. Conheça todos os detalhes da doença de pele a seguir.
O que é dermatite atópica?
A dermatite atópica é uma doença inflamatória crônica e recorrente da pele. Também chamada de eczema, se caracteriza por coceira constante, pele seca e lesões vermelhas na pele.1
Ela ocorre com maior frequência em pessoas que têm histórico pessoal ou na família de doenças alérgicas, entre elas asma, rinite alérgica e alergia alimentar. Normalmente, se manifesta entre bebês de três a seis meses.1
Mesmo sendo mais comum nos primeiros meses de vida, a dermatite atópica ainda pode surgir em adolescentes, adultos e idosos. Nos últimos casos, isso pode acontecer mesmo que a doença não tenha se manifestado na infância.1
Quais são os outros tipos de dermatite?
Existem outros tipos de dermatite. Conheça três deles abaixo:2-6
- Dermatite de contato: Pode ser provocada por uma substância que irrita ou inflama a pele. Exemplos comuns são a alergia à tinta de cabelo, a dermatite de contato a esmaltes e a alergia a produtos de limpeza.2, 3
- Dermatite seborreica: É uma doença crônica, que apresenta lesões vermelhas e descamativas em regiões com glândulas sebáceas, como couro cabeludo, área central do rosto e orelhas.4, 5
- Dermatite herpetiforme: Está associada à intolerância ao glúten, mesmo que a pessoa não tenha sintomas gastrointestinais. São bolinhas vermelhas e de água, acompanhadas de muita coceira e lesões maiores.6
Quais são os sintomas de dermatite atópica?
Os sintomas de dermatite atópica incluem:1, 7
- Coceira;
- Vermelhidão na pele;
- Ressecamento da pele;
- Descamação da pele;
- Formação de feridas por coçar frequentemente;
- Aparecimento de bolinhas na pele;
- Inchaço.
As lesões na pele podem aparecer em qualquer idade, mas tendem a surgir em meio às crises de dermatite atópica. Essas crises podem acontecer pelo contato com materiais ásperos, poeira, produtos de limpeza em geral e roupas de lã e tecido sintético.1
Além disso, mudanças bruscas de temperatura, temperaturas extremas, infecções, alguns alimentos e estresse também podem contribuir para uma crise da doença.1
Vale reforçar que os locais das lesões podem variar conforme a idade. Em bebês crianças, é comum que se manifestem no rosto, nos cotovelos e nos joelhos. Já em crianças maiores e adultos, se localizam principalmente nas dobras do corpo, como pescoço, mãos, tornozelos e atrás dos joelhos.7
O que causa dermatite atópica?
Não existe uma causa exata para a dermatite atópica. Afinal, muitos fatores podem colaborar para o surgimento da doença.1,7
O componente genético é um dos fatores de predominância da inflamação na pele. Mutações no gene que codifica a proteína filagrina, associada à queratina, são um dos exemplos que confirmam isso.1
Embora a genética tenha um papel importante como causa da dermatite atópica, os fatores ambientais também se destacam. Algumas das circunstâncias que favorecem os sintomas da doença são a mudança do clima, a poluição, a fumaça e os produtos de lavar roupa.1
Mesmo que você tenha características da doença, é essencial procurar um dermatologista. O profissional vai fazer o diagnóstico correto após avaliar seus sinais e sintomas. Caso tenha o diagnóstico confirmado, ele vai recomendar o melhor tratamento para dermatite atópica.
Como é feito o diagnóstico da dermatite atópica?
O diagnóstico de dermatite atópica é feito após análise dos sinais clínicos por um dermatologista ou alergista. Em alguns casos, a detecção pode ser difícil pela alta variabilidade da manifestação dos sintomas.1
A avaliação médica deve levar em consideração o histórico clínico do paciente. Dessa forma, na consulta, o profissional analisará a frequência dos sintomas e em que situações eles aparecem.1
Os critérios de Hanifin e Rajka utilizados nos exames físicos são considerados o padrão ouro globalmente. Alguns desses critérios são:1
- Morfologia e distribuição de lesões na pele;
- Prurido;
- Dermatite crônica;
- Histórico pessoal ou familiar (asma, rinite alérgica, dermatite atópica).
É recomendado procurar o especialista assim que surgirem os primeiros sinais, para que o tratamento seja iniciado e infecções na pele sejam evitadas.
A dermatite atópica tem cura?
Até o momento, não existe uma cura para a dermatite atópica. Por outro lado, existem terapias consideradas promissoras no controle da doença.1
Para melhorar os sintomas da dermatite atópica, é fundamental consultar um dermatologista ou alergista. O profissional poderá indicar passos a serem tomados e opções de tratamento eficazes para cada caso.1
Como tratar dermatite atópica?
É normal se perguntar como tratar dermatite atópica. O tratamento envolve vários cuidados, desde o uso de pomadas e cremes indicados pelo dermatologista ou alergista à mudança de hábitos.1
Alguns hábitos podem diminuir a inflamação da pele e tratar as crises da doença. Dentre eles, se destacam:1, 7
- Não tomar banhos com água quente;
- Evitar tomar vários banhos ao dia, um banho já é suficiente;
- Usar hidratantes à base de ureia;
- Evitar produtos com cheiro e cor.
Em casos mais graves, o dermatologista ou alergista pode recomendar o uso de medicamentos por via oral ou subcutâneo. Se as feridas provocadas pelas coceiras no corpo forem infectadas por vírus ou bactérias, o médico pode prescrever antibióticos e acompanhar o caso com um cuidado redobrado.1, 7
Qual a pomada para dermatite atópica?
As pomadas para dermatite atópica têm componentes anti-inflamatórios para aliviar os sintomas e prevenir as crises da doença. Elas devem ser indicadas pelo dermatologista ou alergista, que vai recomendá-las após a análise dos sinais e sintomas, considerando a idade do paciente e a gravidade da inflamação na pele.7
O que faz piorar a dermatite atópica?
Outra dúvida comum é: o que piora a dermatite atópica? Algumas questões que podem agravar a doença são:1, 7
- Mudanças climáticas;
- Hábito de tomar banho quente;
- Higiene inadequada, como tomar vários banhos ao dia;
- Alérgenos (substâncias que podem provocar alergias e hipersensibilidade), como poeira e pelo de animais;
- Produtos químicos como detergentes, sabonetes e outros itens de limpeza;
- Tecidos sintéticos ou ásperos e roupas apertadas;
- Alimentação rica em corantes e conservantes;
- Fatores emocionais, como ansiedade e estresse.
Sim, a alimentação também influencia na doença – especialmente se tiver alergia a algum alimento. Laticínios, ovos, trigo e soja são exemplos de alimentos que pioram a dermatite atópica.1, 7
Impacto da dermatite atópica na saúde mental
A dermatite atópica na adolescência pode ser ser difícil. Um estudo com mais de 780 mil adolescentes na Coreia do Sul mostrou que 34,7% desses jovens relatou ter quadros de depressão. Além disso, outras pesquisas mostraram que vários estudantes foram vítimas de bullying na escola.8
As lesões da doença são outro ponto de desconforto entre os jovens, já que podem gerar constrangimento, baixa autoestima e distanciamento dos colegas. Por sua vez, a coceira piora a qualidade do sono e afeta o bem-estar.8, 9
A dermatite atópica na rotina das famílias é outro desafio. Afinal, quem convive com esses pacientes também sente esses impactos. Por isso é tão importante investir no autoconhecimento da doença e procurar grupos de apoio, para trocar experiências e conhecimentos.10
Como se prevenir da dermatite atópica?
A prevenção da dermatite atópica acompanha as indicações de tratamento já existentes. Sendo assim, é recomendável que o paciente:1, 7
- Evite tomar vários banhos ao dia com água quente;
- Use hidratantes, preferencialmente sem cheiro e cor;
- Evite ter contato com desencadeadores da doença, como alérgenos;
- Prefira usar roupas de algodão, evitando o contato com tecidos sintéticos;
- Mantenha uma alimentação saudável, baixa em corantes e conservantes.
Essas medidas podem não só prevenir como diminuir as crises da doença. Vale ressaltar ainda a importância de conversar com um dermatologista sobre outras práticas que podem ser benéficas para o controle da dermatite atópica.
Conclusão
Agora você já sabe o que é a dermatite atópica e que ela faz parte do grupo de doenças dermatológicas. Também sabe identificar quais são seus principais sinais.1
Se você tiver a doença, é essencial manter uma rotina de cuidados com a pele. Passar hidratantes todos os dias, evitar roupas de tecidos ásperos, tomar um banho por dia com água morna e evitar substâncias irritantes são boas práticas que você pode adotar.7
Caso você suspeite que tem dermatite atópica, busque um dermatologista ou alergista para ter o diagnóstico correto. Ele vai indicar o tratamento mais adequado e o ajudará a cuidar da saúde da sua pele.
Referências Bibliográficas
- LANGAN, S. M.; IRVINE, A. D., WEIDINGER S. Atopic dermatitis. The Lancet, v. 396, n. 10259, p. 1898-1900, 2020. Disponível em: Atopic dermatitis - The Lancet. Acesso em: 26 jul. 2024.
- Brar KK. A review of contact dermatitis. Ann Allergy Asthma Immunol. 2021 Jan;126(1):32-39. doi: 10.1016/j.anai.2020.10.003. Epub 2020 Oct 20. PMID: 33091591. Disponível em: A review of contact dermatitis - PubMed (nih.gov). Acesso em: 29 jul. 2024.
- Li Y, Li L. Contact Dermatitis: Classifications and Management. Clin Rev Allergy Immunol. 2021 Dec;61(3):245-281. doi: 10.1007/s12016-021-08875-0. Epub 2021 Jul 15. PMID: 34264448. Disponível em: Contact Dermatitis: Classifications and Management - PubMed (nih.gov). Acesso em: 29 jul. 2024.
- Adalsteinsson JA, Kaushik S, Muzumdar S, Guttman-Yassky E, Ungar J. An update on the microbiology, immunology and genetics of seborrheic dermatitis. Exp Dermatol. 2020 May;29(5):481-489. doi: 10.1111/exd.14091. Epub 2020 Mar 16. PMID: 32125725. Disponível em: An update on the microbiology, immunology and genetics of seborrheic dermatitis - PubMed (nih.gov). Acesso em: 29 jul. 2024.
- Dall'Oglio F, Nasca MR, Gerbino C, Micali G. An Overview of the Diagnosis and Management of Seborrheic Dermatitis. Clin Cosmet Investig Dermatol. 2022 Aug 6;15:1537-1548. doi: 10.2147/CCID.S284671. PMID: 35967915; PMCID: PMC9365318. Disponível em: An Overview of the Diagnosis and Management of Seborrheic Dermatitis - PMC (nih.gov). Acesso em: 29 jul. 2024.
- Salmi TT. Dermatitis herpetiformis. Clin Exp Dermatol. 2019 Oct;44(7):728-731. doi: 10.1111/ced.13992. Epub 2019 May 15. PMID: 31093998. Disponível em: Dermatitis herpetiformis - PubMed (nih.gov). Acesso em: 29 jul. 2024.
- Ministério da Saúde. Dermatite Atópica. Disponível em: Dermatite atópica | Biblioteca Virtual em Saúde MS (saude.gov.br). Acesso em: 29 jul. 2024.
- Kelly KA, Balogh EA, Kaplan SG, Feldman SR. Skin Disease in Children: Effects on Quality of Life, Stigmatization, Bullying, and Suicide Risk in Pediatric Acne, Atopic Dermatitis, and Psoriasis Patients. Children (Basel). 2021 Nov 16;8(11):1057. doi: 10.3390/children8111057. PMID: 34828770; PMCID: PMC8619705. Disponível em: Skin Disease in Children: Effects on Quality of Life, Stigmatization, Bullying, and Suicide Risk in Pediatric Acne, Atopic Dermatitis, and Psoriasis Patients - PubMed (nih.gov). Acesso em: 29 jul. 2024.
- Jon A. Halvorsen, Lars Lien, Florence Dalgard, Espen Bjertness, Robert S. Stern. Suicidal Ideation, Mental Health Problems, and Social Function in Adolescents with Eczema: A Population-Based Study. Journal of Investigative Dermatology, Volume 134, Issue 7, 2014, Pages 1847-1854, ISSN 0022-202X, https://doi.org/10.1038/jid.2014.70. Disponível em: Suicidal Ideation, Mental Health Problems, and Social Function in Adolescents with Eczema: A Population-Based Study - ScienceDirect. Acesso em: 29 jul. 2024.
- Torsten Zuberbier, Seth J. Orlow, Amy S. Paller, Alain Taïeb, Roger Allen, José M. Hernanz-Hermosa, Jorge Ocampo-Candiani, Margaret Cox, Joanne Langeraar, Jan C. Simon. Patient perspectives on the management of atopic dermatitis. Journal of Allergy and Clinical Immunology, Volume 118, Issue 1, 2006, Pages 226-232, ISSN 0091-6749, https://doi.org/10.1016/j.jaci.2006.02.031. Disponível em: Patient perspectives on the management of atopic dermatitis - ScienceDirect. Acesso em: 29 jul. 2024.
PP-UNP-BRA-6017 - Março/2025